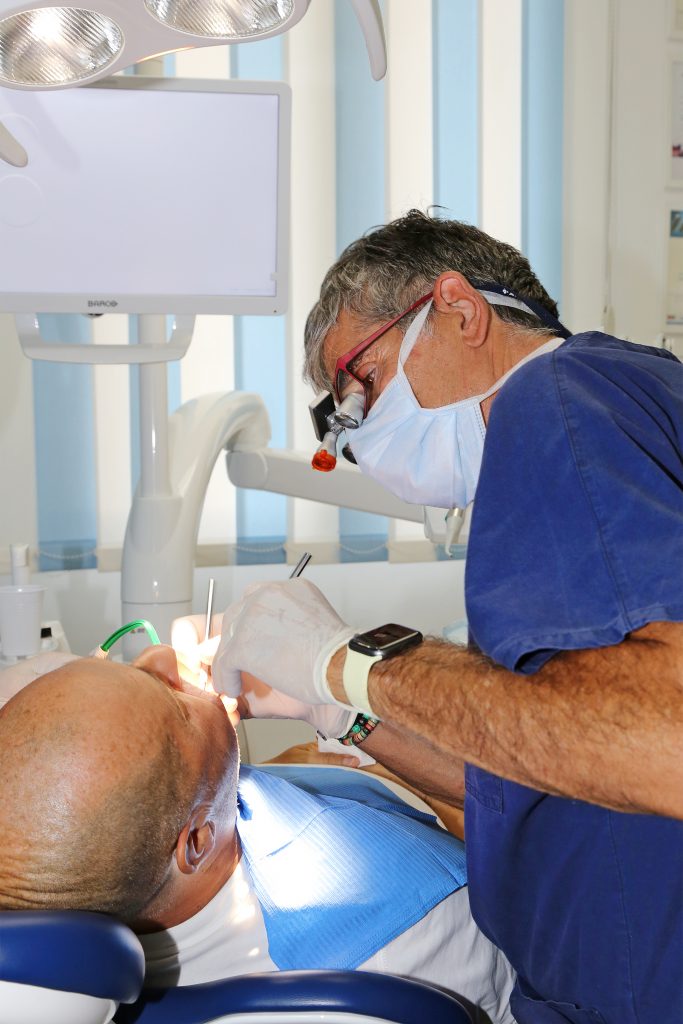
Per implantologia (dentale) si intende quell’insieme di tecniche chirurgiche atte a riabilitare funzionalmente un paziente affetto da edentulismo totale o parziale mediante l’utilizzo di impianti dentali ovverosia dispositivi inseriti chirurgicamente nell’osso mandibolare o mascellare atti a loro volta a permettere la connessione di protesi, fisse o mobili, per la restituzione della funzione masticatoria. Tali impianti possono essere di diverse forme, inseriti in diverse sedi con tecniche differenti e poi connessi alle protesi con diverse tempistiche.
Attualmente gli impianti sono quasi tutti realizzati in titanio. I più utilizzati sono quelli a vite di tipo endosseo, nella maggioranza dei casi lasciati sommersi sotto gengiva per un periodo congruo in base alla sede.
L’implantologia endossea è al momento la più diffusa, ed utilizza impianti di forma cilindrica/conica più o meno filettati all’esterno e con connessione interna a varia conformazione per la parte emergente.
In base al protocollo chirurgico avremo quindi implantologia sommersa e non (transmucosa); in base alla tempistica di utilizzo (funzionalizzazione) avremo carico immediato, anticipato, differito.
Il materiale più utilizzato per la produzione di impianti è il titanio, in forma commercialmente pura o nelle sue leghe ad uso dentale, materiale biocompatibile che non comporta reazioni da parte dell’organismo. Gli impianti, posizionati nell’osso del paziente, verranno fortemente inglobati in esso dai fisiologici meccanismi della rigenerazione ossea, ossia avverrà la osteointegrazione sia in caso di carico differito e sia in caso di carico immediato. Con il termine “funzionale” s’intende una tecnica implantologica che consenta un recupero immediato e senza limitazione della funzione masticatoria, non tanto con l’obiettivo di imitazione perfetta dell’organo, ma con quello di ricrearne al meglio la funzione.

Le metodiche di implantologia prevedono principalmente due tecniche chirurgiche:
- two stage: in due fasi, la prima “sommersa”, ovvero con inserimento dell’impianto, sutura sottomucosa e successiva riapertura della mucosa dopo 2-6 mesi ed avvitamento del”pilastro dentale” sull’impianto;
- one stage: inserimento dell’impianto, che viene lasciato transmucoso, emerge la testa dell’impianto, si potrà così o lasciare guarire (sempre per 2-6 mesi) per integrazione ossea o caricare immediatamente, con apposito pilastro dentale, in modo provvisorio o definitivo, a seconda dei casi. Naturalmente gli impianti monoblocco sono obbligatoriamente impianti one stage a carico immediato.
L’aumento globale dei problemi di edentulismo totale o parziale collegato all’aumento dell’età media nei paesi più sviluppati e non solo, come certificato dall’Organizzazione Mondiale della Sanità, mentre da un lato denota il fallimento almeno parziale delle metodiche preventive dall’altro porta ad un aumento della richiesta di sostituzione totale della dentatura compromessa. Tutto ciò si unisce, almeno nel mondo occidentale, a richieste di trattamenti pur invasivi ma rapidi e indolori.

Normalmente sono l’odontoiatra, cioè il laureato in Odontoiatria e Protesi Dentaria, o il medico, laureato in Medicina e Chirurgia e iscritto all’Albo degli Odontoiatri, che si occupano di implantologia dentale. in Italia esiste la figura professionale dello specialista in chirurgia odontostomatologica.

L’implantologo odontoiatra e/o chirurgo quindi crea una sede nell’osso del paziente (in corrispondenza del nuovo dente da sostituire o da immettere ex novo), attraverso una serie di frese ossee calibrate, per inserire successivamente un impianto dentale endo-osseo. Perché l’impianto si osteointegri è necessaria una buona stabilità primaria, mobilità nulla o dell’ordine di pochi micron.
Per la buona riuscita di un intervento è necessario rispettare alcuni criteri:
- la presenza di una certa quantità di osso,
- la stabilità primaria degli impianti una volta inseriti,
- un buon supporto parodontale (gengivale),
- l’assenza di bruxismo (digrignamento dentale) o grave malocclusione,
- la presenza di un buon bilanciamento occlusale (corretto piano occlusale masticatorio).
Occorre chiaramente anche una seria valutazione dello specialista, che dovrà valutare con opportuni esami e strumenti la coesistenza di tutti questi fattori; altrimenti la scelta cadrà su una tecnica alternativa.
Gli impianti hanno una vita pressoché illimitata (gli studi più lunghi hanno 25 anni), se viene effettuata una quotidiana manutenzione: il rischio più grosso che corrono gli impianti è dato:
- nell’immediato post intervento, dalla peri-implantite, ossia un’infiammazione ed infezione delle strutture attorno all’impianto, con conseguente non avvenuta osteointegrazione;
- da uno scorretto carico degli impianti stessi, con corone o protesi non corrette, che possono creare un riassorbimento osseo nel tempo, con perdita dell’osso sino alle spire più profonde dell’impianto, con possibilità di perdita dello stesso. Per scongiurare questi possibili insuccessi implantari è necessario quindi una buona protesi, fissa o mobile, ben bilanciata dal punto di vista dell’occlusione (corretto equilibrio occlusale), avere una buona igiene orale quotidiana ed effettuare visite di controllo periodiche.
Va anche detto che il fumo, il diabete non compensato ed alcuni farmaci tra cui i comuni antidepressivi appartenenti alla famiglia degli SSRI possono compromettere sia l’osteointegrazione sia la durata degli impianti.
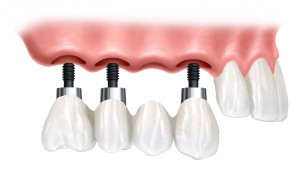
Gli impianti possono sostituire un dente singolo (corona su impianto), un gruppo di denti ravvicinati (ponte su impianti), un’intera arcata dentaria, oppure possono servire a stabilizzare una protesi totale superiore o inferiore (overdenture)

Criteri di successo degli impianti
- Assenza di dolore persistente riferito al sito dell’impianto
- Assenza di infezione ricorrente
- Assenza di mobilità dell’impianto
- Assenza di radiotrasparenza attorno all’impianto
liberamente tratto da: